Neuromuskuläre Erkrankungen (NME)

Neuromuskuläre Erkrankungen sind zwar selten, dennoch führen sie häufig zu respiratorischer Insuffizienz.1 Viele Patient:innen suchen deshalb eine:n Pneumolog:in oder den medizinischen Fachhandel auf. Hier erfahren Sie mehr über die Auswirkungen von neuromuskulären Erkrankungen auf die Atmung und über nicht-invasive Beatmung – die wichtigste Behandlungsmethode für Patient:innen mit ventilatorischer Insuffizienz aufgrund von NME.1
Beaulieus Familiengeschichte
Zwei Söhne von Michelle und Steve Beaulieu leiden an Duchenne-Muskeldystrophie, einer nicht heilbaren, progredient verlaufenden neuromuskulären Erkrankung. Sehen Sie, wie die Familie mit Hilfe von lebenserhaltenden Beatmungsgeräten immer noch in der Lage ist, gemeinsam die Welt zu bereisen.
TEIL 1
Überblick über neuromuskuläre Erkrankungen
Was sind neuromuskuläre Erkrankungen?
Neuromuskuläre Erkrankungen sind eine heterogene Gruppe von neurologischen Krankheitsbildern, die die Muskelfunktion aufgrund von Funktionsstörungen der Nerven und der neuromuskulären Verbindungen direkt oder indirekt beeinträchtigen.1
Neuromuskuläre Krankheiten werden in neurodegenerative, autoimmun oder genetisch bedingte Erkrankungen eingeteilt. Sie umfassen unter anderem Muskeldystrophie, Motoneuronenkrankheit, periphere Neuropathie und amyotrophe Lateralsklerose. 2
Auswirkungen von neuromuskulären Erkrankungen auf die Atmung
Neuromuskuläre Erkrankungen zeichnen sich durch Muskelschwäche aus, die die Atmung beeinträchtigen und schwerwiegende gesundheitliche Folgen verursachen kann.
- Wie häufig sich neuromuskuläre Erkrankungen auf die Atemwege auswirken, hängt von der zugrundeliegenden Störung ab. So kommt es beispielsweise bei Patient:innen mit amyotropher Lateralsklerose (ALS)3 häufiger zu respiratorischem Versagen.
- Der Beginn und das Fortschreiten der respiratorischen Insuffizienz kann je nach Art der neuromuskulären Erkrankung akut, graduell oder akut-chronisch eintreten oder verlaufen.1, 3
- Respiratorisches Versagen ist die häufigste Ursache für Morbidität und Mortalität bei Patient:innen mit rasch fortschreitender NME.4
Die drei wichtigsten Auswirkungen auf das Atmungssystem:
Abnehmende Kraft der Atemmuskulatur
Eine schwächer werdende Atemmuskulatur kann zu einer geringeren Vitalkapazität führen.
Ursache ist entweder nur die nachlassende inspiratorische Muskelkraft oder eine Kombination mit nachlassender exspiratorischer Muskelkraft und einem daraus resultierenden erhöhtem Residualvolumen.1
Einschränkung der Hustenfunktionen
Die Hustenfunktion ist lebenswichtig, um die Atemwege frei zu halten und Infektionen zu verhindern. Beeinträchtigungen der Hustenfunktion treten bei NME jedoch häufig auf.
- Die beeinträchtigte Hustenfunktion kann auf eine Schwäche der inspiratorischen und exspiratorischen Muskulatur sowie eine beeinträchtigte Glottisfunktion zurückgehen.1
- Außerdem kann aufgrund einer bulbären Dysfunktion ein unkontrollierter Speichelfluss (Sialorrhoe/Hypersalivation)1 auftreten.
Schlafstörungen
Da die Atmung im Schlaf weniger leistungsfähig ist, kommt es häufig zu Schlafstörungen, die in der Regel vor der Hypoventilation tagsüber und dem Atemversagen auftreten.1
Nachts kann es zu Hypoventilation und schlafbezogenen Atmungsstörungen kommen.
Symptome
Bei schwachen Atemwegsmuskeln, einschließlich des Zwerchfells und der Atemhilfsmuskulatur, können die Symptome unspezifisch sein, nachts auftreten (insbesondere bei chronischer NME), und auf andere Erkrankungen zurückgehen.3, 4
- Zu den Symptomen, die mit schlafbezogenen Atmungsstörungen einhergehen, zählen: Kurzatmigkeit im Liegen (Orthopnoe), Schlafstörungen und Kopfschmerzen nach dem Aufwachen. 3
- Zu den tagsüber auftretenden Symptomen einer Atemmuskelschwäche gehören Hypersomnolenz, zunehmende Müdigkeit, häufigeres Auftreten von Infektionen der unteren Atemwege, Dyspnoe (positionsabhängig oder unspezifisch),² Tachypnoe und Sprechstörungen (Dysarthrie).3, 5
- Anzeichen für ineffektiven Husten sind unter anderem schlechte Sekretelimination und Aspirationspneumonie.
Überblick über neuromuskuläre Erkrankungen: Zusammenfassung
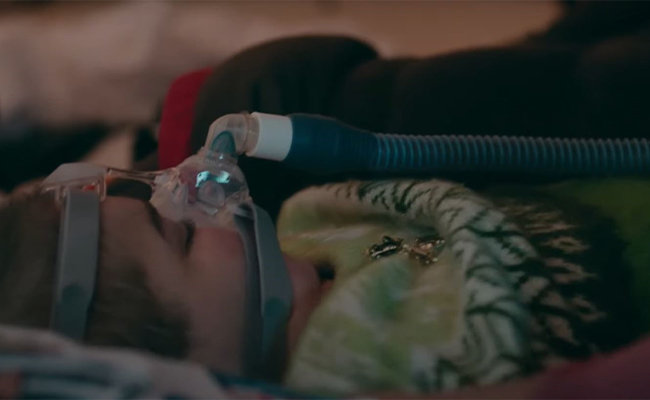
NME geht mit erheblichen Beeinträchtigungen des Atmungssystems einher, die sich bei Patient:innen mit langsam fortschreitender Erkrankung zunächst in Form von Atemstörungen im Schlaf äußern können, bevor tagsüber Symptome auftreten. Wie werden also bei NME die gesundheitlichen Folgen auf die Atmung untersucht?
TEIL 2
Untersuchungen bei NME
Wie werden bei NME die Auswirkungen auf die Atemwege untersucht?
Welche Untersuchung sich am besten eignet, hängt vom klinischen Erscheinungsbild ab. Die folgende Tabelle fasst die wichtigsten Untersuchungsbereiche und die untersuchten Parameter zusammen.
- Es ist wichtig, dass die Atemmuskelschwäche frühzeitig erkannt und überwacht wird, um rechtzeitig eine Behandlung einzuleiten.3
- Bei NME empfehlen sich möglicherweise Mehrfachtests, wobei die Messungen alle 3-6 Monate oder häufiger wiederholt werden sollten.1
- Anamnese und körperliche Untersuchungen dienen dazu, die bulbäre Schwäche sowie die Schwäche des Zwerchfells und die Funktion der Ein- und Ausatemmuskulatur zu beurteilen.3
Wichtige Untersuchungen und ihre Ergebnisse bei Patient:innen mit NME1,3,5
Lungenfunktionstest
Der Lungenfunktionstest sollte in Rückenlage und in aufrechter Position durchgeführt werden.3
- Nützlich sind Messungen der Atemmuskelkraft im Zeitverlauf, einschließlich des maximalen inspiratorischen und exspiratorischen Drucks und der Vitalkapazität, einschließlich der Vitalkapazität in Rückenlage, die einen Hinweis auf eine Zwerchfellschwäche liefern kann.
- Ein Abfall der Vitalkapazität von >19 % in Rückenlage deutet auf eine Zwerchfellschwäche hin; bei Patient:innen mit beidseitiger Zwerchfelllähmung kann der Abfall der Vitalkapazität ≥50 % betragen.1
- Es hat sich gezeigt, dass die Vitalkapazität bei NME mit dem Gasaustausch am Tag und in der Nacht korreliert und dass sie bei fortschreitender NME mit der Zeit abnimmt. 6, 7
Messen des nasalen Inspirationsdrucks
Der nasale Inspirationsdruck kann nächtliche Entsättigungen und Atemversagen bei ALS-Patient:innen genau vorhersagen. Er kann auch bei Patient:innen mit bulbärer Dysfunktion nützlich sein, die möglicherweise nicht in der Lage sind, das Spirometer dicht abzuschließen.1
Symptome einer schlafbezogenen Atmungsstörung
Zu den Anzeichen einer schlafbezogenen Atmungsstörung gehören Hypersomnolenz während des Tages, nächtliches Erwachen, morgendliche Kopfschmerzen, verminderte Konzentrationsfähigkeit und erhöhtes arterielles paCO2/end-tidales etCO2 oder /transkutanes ptcCO2. Eine schlafbezogene Atmungsstörung sollte durch eine Schlafuntersuchung nachgewiesen werden.1
Peak Cough Flow
Die Hustenfunktion kann anhand des Peak Cough Flows, der mit einem Spirometer oder einem Peak-Flow-Meter gemessen wird, bestimmt werden.1
Ergänzende Untersuchungen
Untersuchungen, die auch in Betracht gezogen werden können, sind eine Messung des inspiratorischen und exspiratorischen Munddrucks3 sowie eine Röntgenaufnahme des Thorax zur Beurteilung des Zwerchfells.
NME-Untersuchungen: Zusammenfassung

Zur Beurteilung der Atemfunktion ist eine Vielzahl von Untersuchungen erforderlich. Dazu gehören sowohl die klinische Anamnese als auch die körperliche Untersuchung, wie Lungenfunktionstests, Untersuchungen der Blutgase und Schlafuntersuchungen.
TEIL 3
Behandlung von NME
Wie werden bei einer neuromuskulären Erkrankung Beeinträchtigungen der Atmung behandelt?
Welche Behandlungsstrategie sich am besten eignet, hängt von der zugrunde liegenden NME ab. Bei NMEs, die auf die Therapie ansprechen, kann das Atemversagen vorübergehend sein, während fortschreitende NMEs eine Vollzeit-Beatmungsunterstützung erfordern können.
- Eine unterstützende Atemtherapie verbessert die Überlebensrate bei bestimmten NME-Krankheiten wie ALS. Sie führt zudem bei der Mehrheit der Patient:innen zu einer höheren Lebensqualität. 1, 4, 6
- Es wird empfohlen, die Symptomatik, die schlafbezogene Atmungsstörung, die Hypoventilation während des Tages sowie die Effektivität von Husten und Schlucken regelmäßig zu kontrollieren. 1
- Die Behandlungsziele hängen von der zugrundeliegenden Krankheit und ihrem Verlauf ab und sollten gemeinsam mit den Patient:innen festgelegt werden. 4
- Bei Patient:innen, die an einer chronischen, lebensbedrohlichen Krankheit leiden, sollte ein umfassender Therapieplan zu einem frühen Zeitpunkt des Krankheitsverlaufs besprochen werden. 4
Nächtliche nicht-invasive Beatmung (NIV)
NIV ist die bevorzugte Methode der Beatmungsunterstützung.1, 4 Sie normalisiert den Gasaustausch tagsüber und nachts, erhöht die Schlafeffizienz, lindert Symptome und erhöht die Überlebensrate.4, 6, 7
Einleitung einer NIV
Für den Einsatz der NIV existieren mehrere Leitlinien, sowohl allgemein als auch speziell für NMEs.8 Diese Leitlinien unterscheiden sich lediglich in ihren Empfehlungen für den Beginn der NIV.
- Zu den allgemeinen Indikatoren für die Anwendung der NIV bei NME gehören Symptome einer schlafbezogenen Atmungsstörung, Hypoxämie während des Schlafs, Hyperkapnie am Tag, eine verminderte FVC oder ein rascher Rückgang der FVC sowie ein niedriger nasaler Inspirationsdruck.3
- Im Gegensatz dazu sind bulbäre Symptome eine Kontraindikation für die NIV,3 obwohl Patient:innen von einer höheren Lebensqualität berichtet haben. 6
- Nach Einleitung der NIV wird ein nächtliches Monitoring empfohlen,7 außerdem sollte die Wirksamkeit der Beatmungsunterstützung kontrolliert werden.1
Beatmungsunterstützung während des Tages
Aufgrund des fortschreitenden Krankheitsverlaufs vieler neuromuskulärer Krankheiten kann eine Beatmungsunterstützung am Tag erforderlich sein.
- Indikationen für eine Beatmung über den Tag sind erhöhte CO2-Werte trotz angemessener nächtlicher Schlaftherapie, tageszeitliche Dyspnoe, Müdigkeit und Konzentrationsschwierigkeiten.1
- Die Beatmungsunterstützung am Tag kann über eine Maskenbeatmung mit einem Gerät zur nicht-lebenserhaltenden Beatmung, über eine Tracheostomie oder eine Mundstückbeatmung erfolgen, um Sprechen und Essen zu ermöglichen.1, 7
NIV-Modi
Zu den Beatmungsgeräten für die nächtliche Anwendung gehören nicht lebenserhaltende Beatmungsgeräte mit einer Backup-Frequenz. Diese stellen Druckunterstützung, Druckkontrolle und Sicherheitsvolumina wie z.B. iVAPS (intelligent volume assured pressure support) zur Verfügung.1, 6
Anpassung der NIV-Einstellungen
Die Therapieparameter müssen individuell an die Patient:innen angepasst werden:
- Bei der Beatmungstherapie mit Backup-Frequenz werden die Drücke standardmäßig so eingestellt, dass der exspiratorische positive Atemwegsdruck bei 4 cm H2O beginnt. Der Inspirationsdruck wird so angepasst, dass ein Tidalvolumen von 6-8 ml/kg bei Erwachsenen und 8-10 ml/kg bei Kindern erreicht wird.1, 7
- Eine Backup-Frequenz von 10-12 Atemzügen/min wird häufig verwendet und kann individuell angepasst werden.
- Der Inspirationsdruck kann schrittweise erhöht werden, wenn die Symptome oder der erhöhte Tages-CO2-Wert fortbestehen.1
- Bei Patient:innen mit langsam fortschreitender NME wurde eine höhere Beatmungsunterstützung (> 6,8 ml/kg ideales Körpergewicht (PBW) oder 9,0 cm H2O) mit einem niedrigeren nächtlichen transkutanen CO2-Wert in Verbindung gebracht. 9
NIV-Interfaces
Die Beatmung kann über die Nase, den Mund oder eine Kombination aus beidem erfolgen.6 Für die nächtliche NIV werden in der Regel Masken verwendet, wie Nasenmasken, FullFace-Masken, TotalFace-Masken und unterstützende Kinnbänder.
- Die Wahl des Interface richtet sich in der Regel nach der Entscheidung der Patient:innen und/oder des medizinischen Fachpersonals sowie nach den symptomabhängigen Bedürfnissen. Jüngste Entwicklungen dieser Technologien haben zu mehr Tragekomfort und mehr Verträglichkeit bei den Patient:innen geführt.1, 7
- Die Mundstückbeatmung kann bei Patient:innen, die das Mundstück tolerieren können, für die Beatmung tagsüber geeigneter sein.6
Kontinuierlicher positiver Atemwegsdruck (CPAP)
CPAP Therapie wird nicht empfohlen, da Hypoventilation und zentrale Ereignisse häufig auftreten.1
Weitere unterstützende Behandlungsmethoden
Zu den unterstützenden Behandlungen gehören Sekretabsaugung/Hustenassistenz, pharmakologische Behandlung, Rekrutierung von Lungenarealen zur Steigerung des Volumens und Atemmuskeltraining.
- Sekretelimination und Hustenassistenz erfolgen durch Air Stacking, manuelle Hustenunterstützung oder mechanische Insufflations-Exsufflationsgeräte. 1, 3, 5
- Sialorrhö (unkontrollierter Speichelfluss) wird pharmakologisch mit Anticholinergika oder Botulinumtoxin behandelt, um die Speichelproduktion zu verringern. 1
- Es werden Lungenvolumen-Rekrutierungsmanöver empfohlen, obwohl keine Langzeitdaten über ihre Wirksamkeit vorliegen. 1, 10
- Atemmuskeltraining kann den Druck im Mund erhöhen, die bulbäre Symptomatik und die Hustenfunktion verbessern und dazu beitragen, die Flexibilität des Brustkorbs aufrechtzuerhalten. Es sind jedoch weitere Studien erforderlich, die die langfristigen Vorteile bestätigen.3, 11
NME-Behandlung: Zusammenfassung

Atemversagen ist bei Patient:innen mit rasch fortschreitender NME die häufigste Ursache für Morbidität und Mortalität. Es hat sich jedoch gezeigt, dass eine unterstützende Beatmungstherapie, meist mit NIV, das Überleben und die Lebensqualität der Patient:innen verbessert.12, 13 Darüber hinaus sorgen die jüngsten Entwicklungen bei den NIV-Interfaces dafür, dass diese Therapieform besser verträglich ist als je zuvor.14
Abschließend lässt sich sagen, dass die NIV die Grundlage der Beatmungstherapie für Patient:innen mit NME bildet und zusammen mit unterstützenden Therapien die Prognosen für diese Patientengruppe verbessert hat.
Mehr erfahren

Obesitas-Hypoventilationssyndrom (OHS)
Erfahren Sie mehr über diese Erkrankung – unter anderem über ihre Häufigkeit, die Diagnose und die verfügbaren Behandlungsmöglichkeiten

Chronisch obstruktive Lungenerkrankung (COPD)
Chronisch-obstruktive Lungenerkrankung (COPD) ist ein Oberbegriff für eine Reihe von fortschreitenden Lungenerkrankungen, zu denen vor allem die chronische Bronchitis und das Emphysem gehören.

Abonnieren Sie unseren Newsletter für medizinische Fachkreise,
um Neuigkeiten aus dem klinischen Bereich zu COPD, High-Flow-Therapie, nicht-invasiver Beatmung, Telemonitoring und mehr zu erhalten. Besuchen Sie auch unsere Seite Clinical News für eine Auswahl der neuesten Forschungsergebnisse aus diesen Bereichen.
Diese Inhalte sind nur für Angehörige der Gesundheitsberufe bestimmt.
Referenzen
- Benditt, J. O. Respir Care 2019, 64 (6), 679-688. DOI: 10.4187/respcare.06827.
- Mayo Clinic. Neuromuscular disease overview. 2022. https://www.mayoclinic.org/departments-centers/neuromuscular-disease-group/overview/ovc-20443670 . (accessed March 2023).
- Pfeffer, G.; Povitz, M. Degener Neurol Neuromuscul Dis 2016, 6, 111-118. DOI: 10.2147/DNND.S87323.
- Ambrosino, N.; Carpene, N. et al. Eur Respir J 2009, 34 (2), 444-451. DOI: 10.1183/09031936.00182208.
- Mary, P.; Servais, L. et al. Orthop Traumatol Surg Res 2018, 104 (1S), S89-S95. DOI: 10.1016/j.otsr.2017.04.019.
- Carmona, H.; Graustein, A. D. et al. Annu Rev Med 2023, 74, 443-455. DOI: 10.1146/annurev-med-043021-013620.
- Fauroux, B.; Khirani, S. et al. Front Pediatr 2020, 8, 482. DOI: 10.3389/fped.2020.00482.
- Wang Z, W. M., Dobler CC et al. Noninvasive Positive Pressure Ventilation in the Home. Table G.3, Guidelines for Neuromuscular Disease. rockville (MD): Agency for Healthcare Research and Quality (US), 2019. https://www.ncbi.nlm.nih.gov/books/NBK554178/table/appg.tab3/ (accessed March 2023).
- Leotard, A.; Delorme, M. et al. Sleep Breath 2022. DOI: 10.1007/s11325-022-02658-3.
- Sheers, N.; Howard, M. E. et al. Respirology 2019, 24 (6), 512-520. DOI: 10.1111/resp.13431.
- Bausek N, B. T., Aldarondo S. The power and potential of respiratory muscle training. In Respiratory equipment and devices exhibition magazine, 2018. https://www.pnmedical.com/wp-content/uploads/2018/02/White-Paper-The-Power-and-Potential-of-Respiratory-Muscle-Training-v2.pdf
- Kleopa KA, Sherman M, Neal B, Romano GJ,Heiman-Patterson T. Bipap improves survival and rate of pulmonary function decline in patients with ALS. J Neurol Sci 1999; 164: 82–88. DOI: 10.1016/s0022-510x(99)00045-3.
- Lyall RA, Donaldson N, Fleming T, et al. A prospective study of quality of life in ALS patientstreated with noninvasive ventilation. Neurology 2001;57: 153–156. DOI: 10.1212/wnl.57.1.153
- Nava S, Navalesi P, Gregoretti C. Interfaces and humidification for noninvasive mechanical ventilation. Respir Care. 2009;54(1):71-84. https://pubmed.ncbi.nlm.nih.gov/19111108/