Die außerklinische High-Flow-Therapie verstehen

Die High-Flow-Therapie kann chronische COPD-Symptome wie Husten mit Schleimbildung wirksam lindern, die mit Standardtherapien allein nur schwer zu bewältigen sind. Erfahren Sie mehr über die wichtigsten Merkmale und die Wirkung dieser Therapieform und entdecken Sie, wie diese neben oder als Alternative zu anderen COPD-Therapien eingesetzt werden kann.
Auf dieser Seite beziehen wir uns ausschließlich auf die außerklinische nasale High-Flow-Therapie, die über eine Nasenkanüle verabreicht wird.
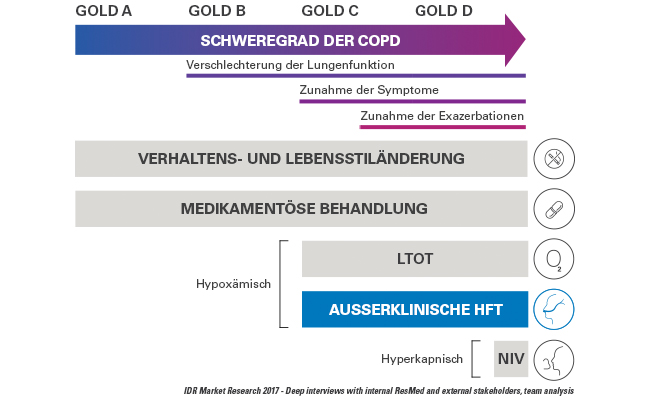
Außerklinische HFT und der GOLD COPD Behandlungsverlauf
Die HFT bietet für hypoxämische COPD-Patient:innen mit häufigen Exazerbationen in den GOLD-Stadien C und D* Vorteile.1,6,7 Auch bei GOLD-B COPD-Patient:innen kann die HFT zu einer Linderung der Symptome führen.6 Sie kann mit und ohne Sauerstoff angewendet werden.
Hauptmerkmale der außerklinischen High-Flow-Therapie
HFT ist für die Verabreichung über eine nasale High-Flow-Kanüle (NHFC) konzipiert. Dabei wird ein befeuchtetes Luftgemisch mit oder ohne Sauerstoff verabreicht, das auf 31° – 37°C erwärmt ist. Die außerklinische HFT für chronische Erkrankungen wird in der Regel mit einer Flowrate von 20 – 40 l/min verabreicht. Bei Bedarf kann Sauerstoff mit bis zu 15 l/min zugeführt werden. Die jeweilige Therapieeinstellung hängt von den Bedürfnissen der Patient:innen ab.

So funktioniert High-Flow
Besseres Sekretmanagement
HFT verbessert die Ventilation und hilft Betroffenen, tiefer zu atmen, was die Ausscheidung von Sekreten erleichtern kann. Durch das Einatmen von warmer, angefeuchteter Luft werden Sekrete dünnflüssiger und können somit leichter abgehustet werden. Zusammen erhöhen diese Mechanismen den Patientenkomfort, indem sie verhindern, dass sich Sekrete ansammeln und somit verengte Atemwege und Husten reduzieren.1
Weniger Dyspnoe
HFT erhöht den nasalen Inspirationsflow, wodurch der Widerstand in der Nase verringert wird. Durch den höheren Flow gelangt mehr Frischluft in die Atemwege, was Atembeschwerden lindert und die Atemarbeit reduziert.2-4 Auch das Energieniveau der Patient:innen kann sich verbessern, da mehr Sauerstoff in die Lunge und den Körper gelangt.
Minimierung des Totraums
Ein erhöhter Flow trägt dazu bei, dass auch die oberen Atemwege durchströmt werden. Dies verbessert die Ventilation und reduziert den Totraum.5
Mehr Komfort für Patient:innen
Sowohl die Nasenbrille als auch die Art, wie die Therapie verabreicht wird, tragen zum Komfort der Patient:innen bei: Da es sich um ein offenes System handelt, gibt es keine Probleme mit ständigem Druck oder dem Sitz der Maske. Die Betroffenen können während der Therapie sprechen und essen. Die HFT hat direkten Einfluss auf die Sekretbildung1 und die Atemarbeit5 und verschafft den Patient:innen schnell Erleichterung.
Optional: zusätzliche Sauerstoffzufuhr
Der Sauerstoff kann über das HFT-Gerät von einem Sauerstoffkonzentrator mit kontinuierlichem Flow, anderen Sauerstoffquellen zu Hause oder einer Wandversorgung im Krankenhaus zugeführt werden. Er vermischt sich mit dem Luftstrom, so dass die Patient:innen durchgehend Sauerstoff erhalten und gleichzeitig von der befeuchteten und erwärmten Atemluft profitieren, die die Grundlage der HFT-Behandlung bildet.
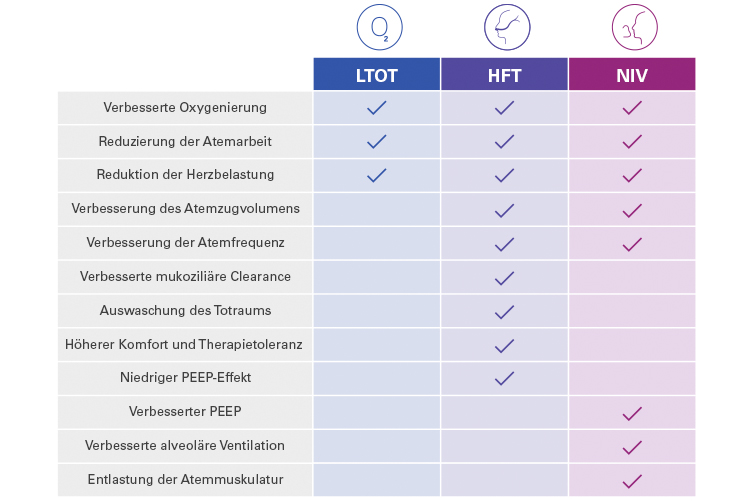
LTOT, außerklinische HFT und außerklinische NIV-Therapie: Gemeinsamkeiten und Unterschiede
LTOT, außerklinische HFT und außerklinische NIV können einzeln oder in Kombination für die außerklinische Behandlung von COPD-Patient:innen eingesetzt werden.
- LTOT, HFT und außerklinische NIV können die Sauerstoffversorgung verbessern, die Atemarbeit reduzieren und so die Belastung für das Herz verringern.
- HFT und außerklinische NIV können außerdem das Atemzugvolumen erhöhen, die Atemfrequenz senken und den PEEP optimieren.
- HFT kann die Reinigung der Schleimhäute und des Totraums verbessern, was das Wohlbefinden und die Akzeptanz der Therapie fördert.
- Die außerklinische NIV verhilft COPD-Patient:innen zu besserer alveolärer Ventilation und einer entlasteten Atemmuskulatur.
Den Unterschied zwischen der klinischen High-Flow-Sauerstofftherapie (HFOT) und der außerklinischen HFT verstehen
In Krankenhäusern wird die High-Flow-Sauerstofftherapie in der Notfall- oder Intensivmedizin oftmals als Alternative zur mechanischen Beatmung eingesetzt. Die HFOT liefert hohe Sauerstoffkonzentrationen und wird stark befeuchtet, damit sie nicht als zu trocken und unangenehm empfunden wird. Bei der außerklinischen HFT geht es darum, chronisch kranken Menschen das Atmen zu erleichtern, indem sie erwärmte, befeuchtete Luft erhalten. Sauerstoff ist kein wesentlicher Bestandteil der HFT, kann aber hinzugefügt werden.
Wer, wann, was: HFT in der Praxis
Wer kann von der außerklinischen High-Flow-Therapie profitieren?
Die außerklinische High-Flow-Therapie kann für COPD-Patient:innen sinnvoll sein, die an chronischem Husten mit Schleimbildung leiden.1,6
Wann kann die High-Flow-Therapie eingesetzt werden?
Die außerklinische High-Flow-Therapie kann tagsüber und/oder nachts erfolgen. Sie kann beim Sprechen, Essen und Schlafen genutzt werden. Beim Bewegen des Geräts ist Sorgfalt geboten, da der beheizte Luftbefeuchter Wasser enthält. Patient:innen, die das Therapiegerät nutzen, können es auf eine stabile Unterlage stellen und weiterhin ihren Aktivitäten nachgehen, wie zum Beispiel lesen oder fernsehen. HFT kann außerdem dabei helfen, sich nach einer Anstrengung wie dem Treppensteigen zu erholen oder sich auf den Tag vorzubereiten.
Was sind die wichtigsten Funktionen eines außerklinischen HFT-Geräts?
HFT-Geräte bestehen aus einem Lufteinlass, einem Sauerstoffanschluss (mit oder ohne Blender), einer Turbine, einem beheizbaren Befeuchter. Beheizte Schläuche kommen zum Einsatz, um das Wärme- und Feuchtigkeitsniveau aufrechtzuerhalten und die Kondensation zu kontrollieren. Patientenseitig wird die nasale HFT über eine nicht verschließbare Nasenkanüle zugeführt. Die ResMed Geräte für den außerklinischen Einsatz sind so konzipiert, dass sie einfach zu bedienen und telemonitoringfähig sind.
Die Meinung von Experten
Sie fragen sich, ob die außerklinische HFT eine Option für Ihre Patient:innen sein könnte? Die HFT ist eine vielversprechende Therapie, die zahlreiche Fragen aufwerfen kann. In diesen Videos teilen Dr. Maxime Patout und Dr. Chris Carlin ihre Überlegungen zur HFT und beantworten häufig gestellte Fragen aus ihrer Erfahrung.
Was sind die Vorteile der häuslichen High-Flow-Therapie?
Wie wird die Langzeit-Sauerstofftherapie in Verbindung mit der High-Flow-Therapie eingesetzt?
Wie unterscheidet sich die High-Flow-Therapie von der NIV und was haben sie gemeinsam?
Wie stellt man eine High-Flow-Therapie ein?
FAQs zur außerklinischen High-Flow-Therapie
Ja. High-Flow-Therapiesysteme wurden für den außerklinischen Gebrauch entwickelt. Die Turbine befindet sich im Inneren des Gerätes, und das Design ermöglicht eine einfache Bedienung und Schulung für die Anwendung.
Die Befeuchtung spielt bei der HFT eine wichtige Rolle, da sie das Wohlbefinden und die Verträglichkeit der Therapie für die Patient:innen erhöht. Ohne Befeuchtung der Atemluft wäre die HFT unangenehm kalt und trocken.
Die außerklinische High-Flow-Therapie kann tagsüber und/oder nachts stattfinden. Die Dauer der Anwendung hängt von den Bedürfnissen und dem Zustand der Patient:innen ab. Laut einer internen ResMed-Umfrage verordneten 77 Prozent der medizinischen Fachkräfte hypoxämischen COPD-Patient:innen die HFT zu Hause für acht oder mehr Stunden am Tag. 10
Die außerklinische HFT kann bei hypoxämischen COPD-Patient:innen sinnvoll sein, die unter chronischem Husten mit Schleimbildung leiden. Erfahren Sie hier mehr über die Forschung zur HFT für diese Zielgruppe.
Nein. Die HFT kann abhängig von den Bedürfnissen der Betroffenen als ergänzende Therapie dienen. In diesem Abschnitt (Vergleichstabelle) erfahren Sie mehr über die Unterschiede zwischen HF- und PAP-Therapien.
Die High-Flow-Therapie kann abhängig von den Bedürfnissen der Patient:innen mit oder ohne zusätzlichen Sauerstoff erfolgen. Sie können bei Lumis HFT den Sauerstoff in Flowraten von bis zu 15 l/min zuführen.
Die HFT ist für hyperkapnische Patient:innen ungeeignet, da sie keine Beatmungs- oder Druckunterstützung bietet. Dennoch empfinden hyperkapnische Personen, die nicht-invasiv beatmet werden (NIV), während ihrer NIV-Pausen die HFT möglicherweise als angenehmer.9
Die HFT bietet keine Beatmungs- oder Druckunterstützung für Patient:innen, die unter respiratorischen Problemen oder respiratorischem Versagen leiden. Dieses Kapitel (Vergleichstabelle) erläutert die Unterschiede zwischen HF- und PAP-Therapien.
Mehr über mechanische Beatmung erfahren Sie hier, weiterführende Informationen zu CPAP finden Sie hier.
HFT kann – abhängig vom jeweiligen Gerät – einen regulierbaren Flow von 15 – 40 l/min bei einer Temperatur von 31 – 37°C liefern. Sie können auch den Befeuchtungsgrad einstellen, um das Wohlbefinden zu verbessern und die Kondenswasserbildung zu kontrollieren.
Untersuchungen zeigen, dass sich eine HFT bereits nach einer Anwendung von ein bis zwei Stunden positiv auswirken kann.6,7 Weiterhin belegen die Studien, dass eine tägliche Anwendung von etwa sechs Stunden, vor allem während der Nacht, ein empfehlenswertes Maß darstellen könnte. 6
Ja, die High-Flow-Therapie kann sowohl tagsüber als auch während des Schlafs angewendet werden. Laut einer internen Umfrage von ResMed verordnen 77 Prozent der medizinischen Fachkräfte COPD-Erkrankten mit Sauerstoffmangel HFT sowohl tagsüber als auch nachts. 10
Ja. Flow und Atemluftbefeuchtung haben einen positiven Effekt auf den maximalen Inspirationsflow. Außerdem ist die Sauerstoffabgabe während der Therapie effektiver, was während des Trainings wichtig ist.3 HFT hat sich bewährt, um Atemnot beim Sport zu lindern.2-4 Beim Tragen des Geräts ist allerdings stets Vorsicht geboten, da der beheizte Atemluftbefeuchter Wasser enthält.8
Nein, das HFT-Gerät darf unterwegs nicht verwendet werden, wie beispielsweise im Flugzeug, im Auto oder im Rollstuhl. Es besteht die Gefahr, dass die Betroffenen Wasser einatmen oder, dass Wasser in das Gerät eindringt und es beschädigt.
Der Geräuschpegel variiert je nach Gerät und Einstellung. Außerklinische High-Flow-Therapiegeräte sind so konzipiert, dass sie während des Schlafs angewendet werden können und es den Betroffenen tagsüber ermöglichen, während der Therapie zu sprechen und ihren Alltag zu meistern. Das Lumis HFT-Gerät von ResMed hat eine Betriebslautstärke von 38 dBA +/- 2 dBA mit ClimateLineAir-Schlauch und 39 dBA +/- 2 dBA bei Verwendung mit ClimateLineAir-Schlauch und 5 l/min zusätzlichem Sauerstoff (gemessen im HFT-Modus gemäß ISO 80601-2-74:2017).
Mehr zur High-Flow-Therapie
Studien zur außerklinischen High-Flow-Therapie
Erfahren Sie mehr über die wichtigsten Ergebnisse neuester klinischer Forschung zum Wirkmechanismus der außerklinischen High-Flow-Therapie und zu den klinischen Ergebnissen bei COPD-Patient:innen.

Lumis HFT
Lumis HFT ist ein innovatives High-Flow-Therapiegerät für die komfortable außerklinische Behandlung von COPD-Patient:innen.
Dieser Inhalt ist nur für medizinisches Fachpersonal bestimmt. Relevante Informationen zu Warnhinweisen und Vorsichtsmaßnahmen, die vor und während der Anwendung der Produkte zu beachten sind, finden Sie in den Gebrauchsanweisungen und klinischen Leitfäden.
* In den GOLD-Leitlinien für COPD aus dem Jahr 2023 werden nun drei GOLD-Gruppen unterschieden – „A“, „B“ und „E“. Gruppe „E“ (früher Gruppen C und D) sind Menschen mit häufigen Exazerbationen (definiert als zwei oder mehr Exazerbationen in den letzten 12 Monaten oder einer Exazerbation, die einen Krankenhausaufenthalt erfordert).
- Hasani A, et al. Domiciliary humidification improves lung mucociliary
clearance in patients with bronchiectasis. Chron Respir Dis 2008;5:81-86. - Cirio S, Piran M, Vitacca M, Piaggi G, Ceriana P, Prazzoli M, et al. Effects of heated and humidified high flow gases during high-intensity constant load exercise on severe COPD patients with ventilatory limitation. Respiratory Medicine 2016;118:128–32.
- Neunhäuserer D, Steidle-Kloc E, Weiss G, Kaiser B, Niederseer D, Hartl S, et al. Supplemental Oxygen During High-Intensity Exercise Training in Nonhypoxemic Chronic Obstructive Pulmonary Disease. The American Journal of Medicine 2016;129(11):1185–93.
- Chatila W, Nugent T, Vance G, Gaughan J, Criner GJ. The Effects of High- Flow vs Low-Flow Oxygen on Exercise in Advanced Obstructive Airways Disease. Chest 2004;126(4):1108–15.
- Fraser JF, et al. Nasal high flow oxygen therapy in patients with COPD reduces respiratory rate and tissue carbon dioxide while increasing tidal and end-expiratory lung volumes: a randomised crossover trial. Thorax 2016;71:759-761.
- Storgaard LH, et al. Long-term effects of oxygen-enriched high-flow nasal cannula treatment in COPD patients with chronic hypoxemic respiratory failure. Int J Chron Obstruct Pulmon Dis 2018;13:1195-1205.
- Rea H, et al. The clinical utility of long-term humidification therapy in chronic airway disease. Respir Med 2010;104:525-533.
- Nagata K, Kikuchi T, Horie T, Shiraki A, Kitajima T, Kadowaki T, et al. Domiciliary High-Flow Nasal Cannula Oxygen Therapy for Stable Hypercapnic COPD Patients: A Multicenter, Randomized Crossover Trial. Annals of the American Thoracic Society. 2017.
- Spoletini G, Mega C, Pisani L, Alotaibi M, Khoja A, Price LL, Blasi F, Nava S, Hill NS. High-flow nasal therapy vs standard oxygen during breaks off noninvasive ventilation for acute respiratory failure: A pilot randomized controlled trial. J Crit Care. 2018 Dec;48:418-425. doi: 10.1016/j.jcrc.2018.10.004. Epub 2018 Oct 5. PMID: 30321833.
- ResMed customer survey of healthcare professionals, conducted between 18/03/2021 – 31/06-2021 – Data on file; ID C306968