Forschungsergebnisse zur außerklinischen High-Flow-Therapie bei COPD
Erfahren Sie mehr über die wichtigsten Ergebnisse neuester klinischer Forschung zum Wirkmechanismus der außerklinischen High-Flow-Therapie und zu den klinischen Ergebnissen bei COPD-Patient:innen.
Die HiFAE-Studie
HiFAE ( außerklinische High-Flow-Therapie mit Sauerstoff zur Reduzierung akuter Exzerbationen der COPD) ist eine randomisierte kontrollierte Studie zur Evaluierung der Wirksamkeit der außerklinischen High-Flow-Therapie mit Sauerstoff im Vergleich zur Standard-Sauerstofftherapie bei Patient:innen mit COPD. Es handelt sich um eine laufende Studie, die an 18 Zentren in Frankreich durchgeführt wird (N = 406). Der primäre Endpunkt ist die Zeit bis zur ersten Hospitalisierung wegen AECOPD oder bis zum Tod.
Die HFT ist einfach und leicht durchführbar. Bei der außerklinischen Durchführung bei COPD bietet die HFT einen Nutzen in Hinblick auf sowohl klinische als auch patientenbezogene Outcomes. Derzeit wird die HFT in der innerklinischen Akutversorgung bei Erwachsenen eingesetzt und entwickelt sich zu einer Option für die außerklinische Langzeitbehandlung von COPD-Patient:innen. 6,7
Wirkmechanismus und klinischer Nutzen
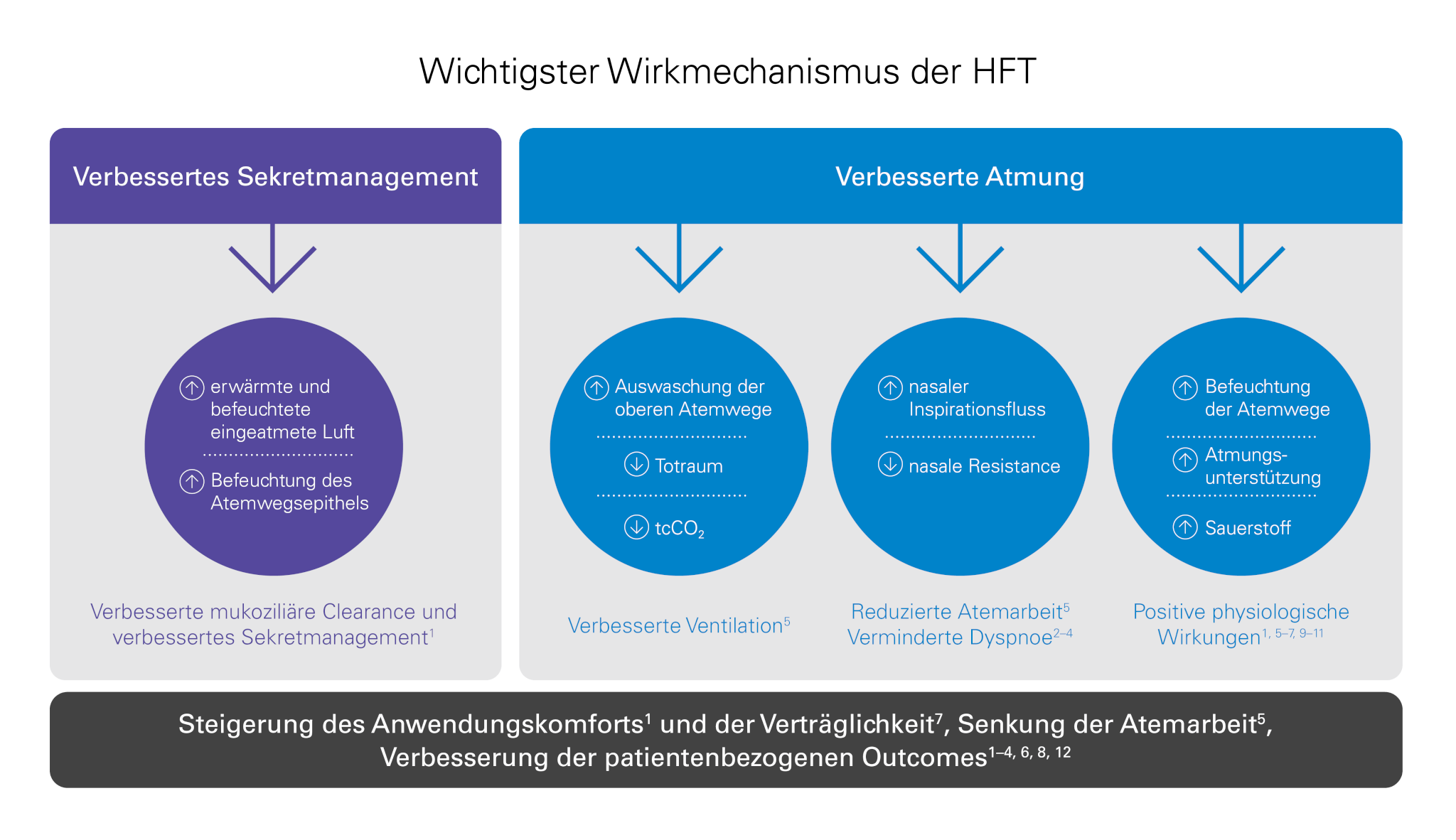
Die Wirkung der HFT beruht auf mehreren Mechanismen wie der mukoziliären Clearance und dem Sekretmanagement und verbessert die Atmungsmechanik, sodass die Atemarbeit sinkt und der Patientenkomfort steigt.1,5,11,12,13
Ergebnisse und Nutzen für Patient:innen
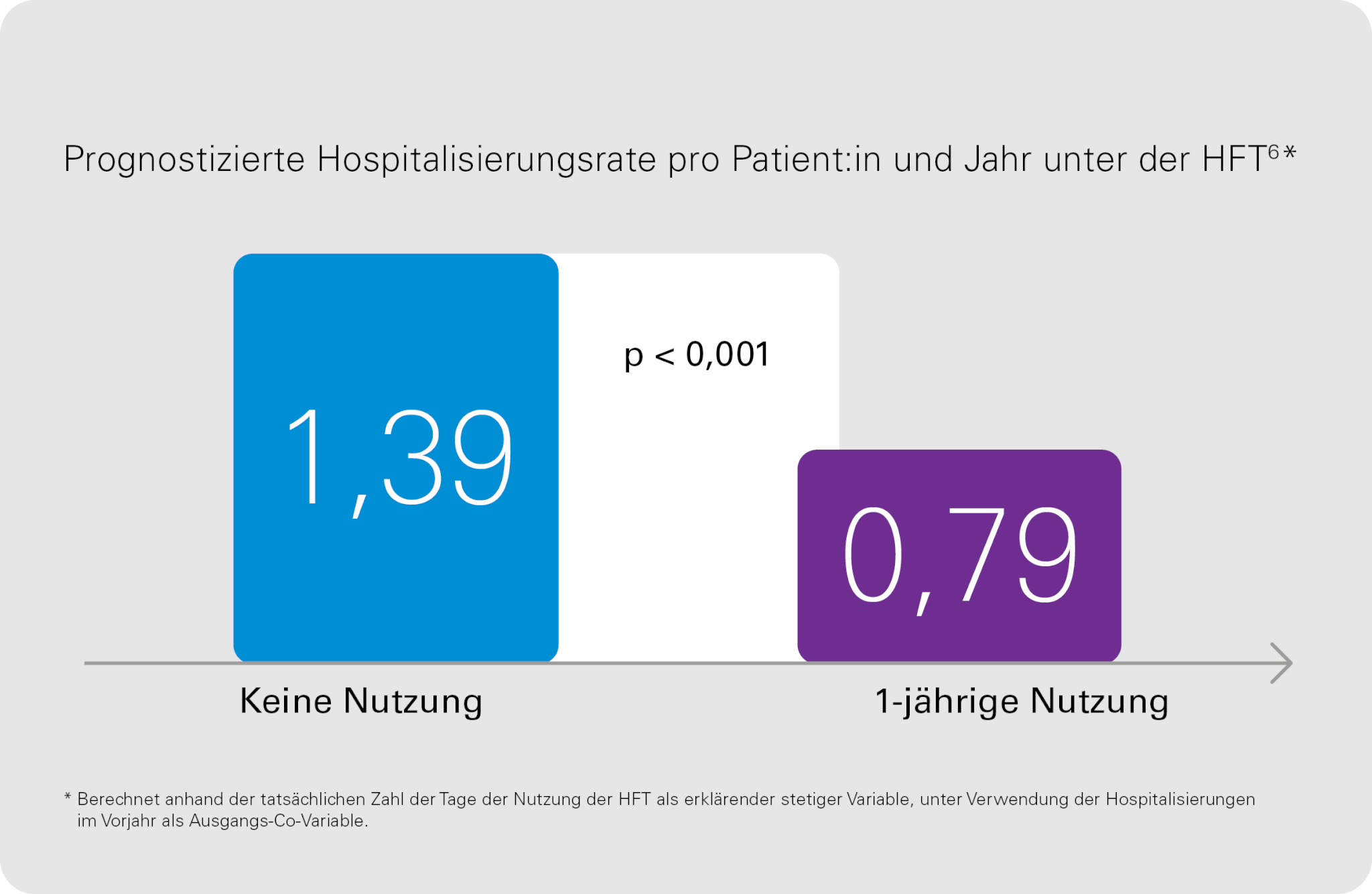
Die begleitende außerklinische HFT kann im Vergleich zur regulären Versorgung die Akutexazerbations- und Hospitalisierungsrate bei COPD-Patient:innen senken,6,7 Symptome wie die Schleimretention,1 Husten1 und Dyspnoe beim Sport mit hoher Intensität2 – 4 bessern sowie die Lebensqualität aufrechterhalten oder verbessern. 6,7
Komfort und Lebensqualität für Patient:innen

COPD-Patient:innen unter einer außerklinischen Langzeit-HFT zeigen im Vergleich zu Patient:innen unter der regulären Versorgung, einschließlich der alleinigen LTOT, eine Aufrechterhaltung oder Verbesserung der Lebensqualität.6,7 Die HFT scheint gut verträglich zu sein7 und fördert den Patientenkomfort, da sie die mukoziliäre Clearance und das Sekretmanagement1 verbessert und die Dyspnoe bei Sport mit hoher Intensität vermindert. 2 – 4
Lumis™ HFT
Das High-Flow-Therapiegerät von ResMed mit seiner einfachen Einrichtung und Nutzung ermöglicht eine komfortable außerklinische Therapie von COPD-Patient:innen.
Dieser Inhalt ist nur für Angehörige der Gesundheitsberufe bestimmt.
Abgebildete Nasenbrille unverbindlich. Nur von ResMed empfohlene Nasenbrillen verwenden.
References:
- Hasani A, et al. Domiciliary humidification improves lung mucociliary clearance in patients with bronchiectasis. Chron Respir Dis 2008;5:81-86.
- Cirio S, Piran M, Vitacca M, Piaggi G, Ceriana P, Prazzoli M, et al. Effects of heated and humidified high flow gases during high-intensity constant-load exercise on severe COPD patients with ventilatory limitation. Respiratory Medicine 2016;118:128–32.
- Neunhäuserer D, Steidle-Kloc E, Weiss G, Kaiser B, Niederseer D, Hartl S, et al. Supplemental Oxygen During High-Intensity Exercise Training in Nonhypoxemic Chronic Obstructive Pulmonary Disease. The American Journal of Medicine 2016;129(11):1185–93.
- Chatila W, Nugent T, Vance G, Gaughan J, Criner GJ. The Effects of High-Flow vs Low-Flow Oxygen on Exercise in Advanced Obstructive Airways Disease. Chest 2004;126(4):1108–15.
- Fraser JF, et al. Nasal high flow oxygen therapy in patients with COPD reduces respiratory rate and tissue carbon dioxide while increasing tidal and end-expiratory lung volumes: a randomised crossover trial. Thorax 2016;71:759-761.
- Storgaard LH, et al. Long-term effects of oxygen-enriched high-flow nasal cannula treatment in COPD patients with chronic hypoxemic respiratory failure. Int J Chron Obstruct Pulmon Dis 2018;13:1195-1205.
- Rea H, et al. The clinical utility of long-term humidification therapy in chronic airway disease. Respir Med 2010;104:525-533.
- Nagata K, Kikuchi T, Horie T, Shiraki A, Kitajima T, Kadowaki T, et al. Domiciliary High-Flow Nasal Cannula Oxygen Therapy for Stable Hypercapnic COPD Patients: A Multicenter, Randomized Crossover Trial. Annals of the American Thoracic Society. 2017.
- Elshof J, Duiverman ML. Clinical Evidence of Nasal High-Flow Therapy in Chronic Obstructive Pulmonary Disease Patients. Respiration 2020;99:140-153.
- Nishimura M. High-Flow Nasal Cannula Oxygen Therapy in Adults: Physiological Benefits, Indication, Clinical Benefits, and Adverse Effects. Respir Care 2016;61:529-541.
- Vogelsinger H, et al. Efficacy and safety of nasal high-flow oxygen in COPD patients. BMC Pulm Med 2017;17:143.
- Biselli P, Fricke K, Grote L, Braun AT, Kirkness J, Smith P, et al. Reductions in dead space ventilation with Nasal High Flow depend on physiologic dead space volume – Metabolic hood measurements during sleep in patients with COPD and controls. European Respiratory Journal. 2018.
- McKinstry S, Pilcher J, Bardsley G, Berry J, Van de Hei S, Braithwaite I, et al. Nasal high flow therapy and PtCO2 in stable COPD: A randomized controlled cross-over trial. Respirology. 2017.