ASV bietet signifikante klinische Vorteile*
Im Vergleich zu anderen Formen der PAP-Therapie bietet ASV signifikante Vorteile bei der Behandlung zentraler SBAS* – dazu gehören die Verbesserung des Apnoe/Hypopnoe-Index (AHI), die Reduktion respiratorischer Ereignisse sowie die Linderung von Tagesschläfrigkeit.
Für welche Patient:innen ist die ASV-Therapie geeignet*?
Jede:r Patient:in mit einer linksventrikulären Auswurfleistung (LVEF) > 45 % kommt für die ASV-Therapie in Frage1,2,3,4. Wir können bestätigen, dass das in der SERVE-HF Studie beobachtete Mortalitätsrisiko bei Patient:innen mit LVEF ≤ 45 % auftritt und dass die nachteiligen Auswirkungen von ASV mit einer bestehenden linkventrikulären systolischen Funktionsstörung korrelieren5.
Eine reduzierte LVEF sollte vor Beginn einer ASV ausgeschlossen werden1. Vor der ASV-Anwendung ist es wichtig sicherzustellen, dass die LVEF > 45 % ist. Hierfür wird eine Echokardiografie empfohlen.
Die Expertenaussagen1,2,3,4 geben übereinstimmend an, dass Patient:innen mit LVEF > 45 % weiterhin für ASV in Frage kommen, wenn eine klinische Rationale für die Verwendung vorliegt. ASV kommt in den folgenden verschiedenen Situationen in Frage1,2,3,4
- Herzinsuffizienz mit erhaltener Auswurfleistung
- ZSA in Verbindung mit langfristiger Opioidtherapie ohne alveoläre Hypoventilation
- Idiopathische ZSA oder Cheyne-Stokes-Atmung
- komplexe ZSA (entstehend / persistierend unter CPAP)
- ZSA nach ischämischem Schlaganfall.
Seit Mai 2015 haben die französischen und deutschen Gesundheitsbehörden übereinstimmend die Kontraindikation auf Herzinsuffizienz mit reduzierter EF ≤ 45 % beschränkt.5
Informieren Sie sich über das ResMed-Gerät, das die ASV-Therapie verwendet: AirCurve™ 10 CS-A PaceWave™
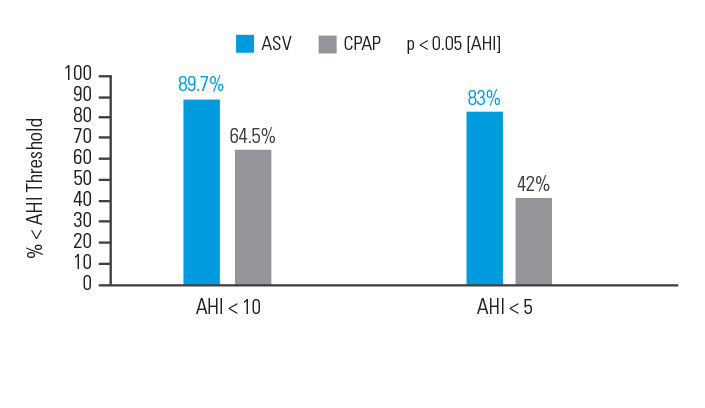
ASV ist eine bessere Therapieoption für Patient:innen mit komplexer Schlafapnoe, als CPAP
In einer Intention-to-treat-Analyse wurde nach 90 Tagen Therapie bei 89,7 % der mit ASV behandelten Patient:innen ein Behandlungserfolg erzielt (Apnoe/Hypopnoe-Index [AHI] < 10) im Vergleich zu 64,5 % bei den mit CPAP therapierten Teilnehmer:innen.6
[N =66, prospektive randomisierte Studie]
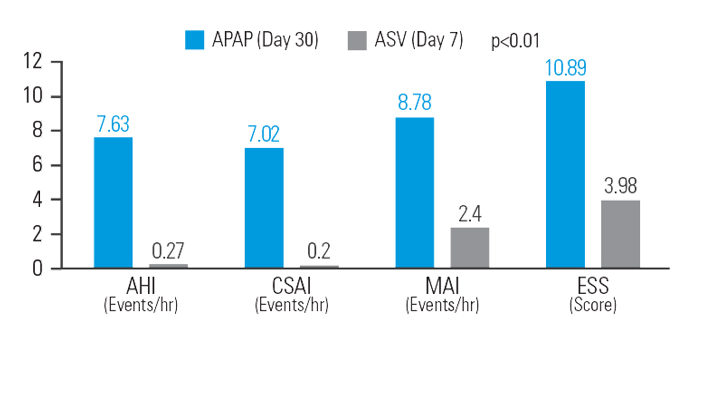
ASV verringert die residuelle Schläfrigkeit nach APAP-Therapie bei Patient:innen mit gemischter Schlafapnoe
Nach 30 Tagen APAP-Behandlung wurde bei vergleichbarem mittleren Druck mit ASV eine weitere Verringerung des AHI um 12,9 %, des Index der zentralen Schlafapnoen (zAI) um 48,5 %, des Mikroarousal-Index (MAI) um 26,1 % und des ESS-Werts um 37,9 % (im Vergleich zur Basislinie) erzielt.7
[N = 42, sequentielle Studie].
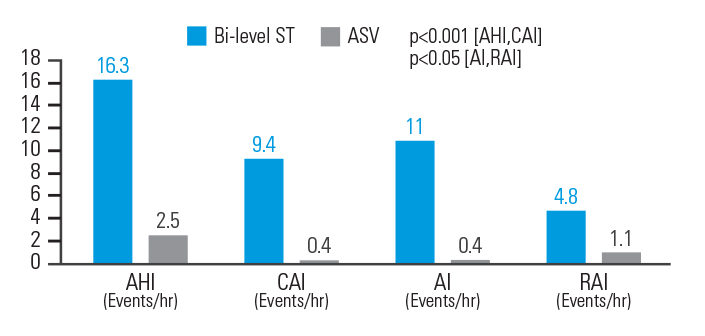
ASV ist besser geeignet als BiLevel ST, um respiratorische Ereignisse bei opioidinduzierter ZSA zu reduzieren
Bei opioidinduzierter ZSA verringerte die ASV-Therapie den AHI um 84,7 %, den Index der zentralen Apnoen (zAI) um 95,7 %, den Apnoeindex (AI) um 96,4 % und den Index der respiratorischen Arousals (RAI) um 77,1 % im Vergleich zu BiLevel ST. Die respiratorischen Parameter wurden bei 83,3 % der ASVAuto-Patient:innen normalisiert, dagegen bei nur 33,3 % der mit BiLevel ST behandelten Patient:innen.8
[N = 18, prospektive, randomisierte Crossover-Polysomnographiestudie]
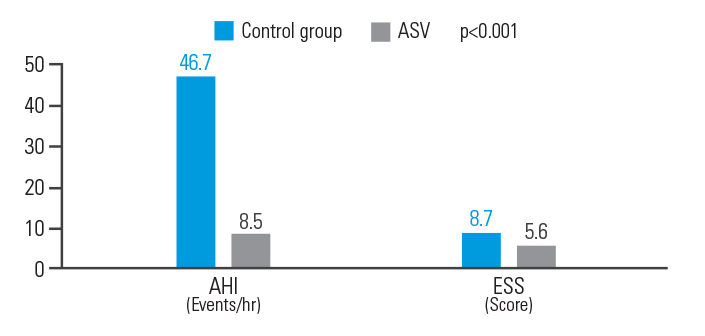
ASV verbessert AHI und ESS bei Patient:innen nach ischämischem Schlaganfall
Die ASV-Therapie verbesserte die Ergebnisse für Patient:innen mit ZSA nach ischämischem Schlaganfall: Der AHI sank um 81,8 %, der ESS-Wert um 35,6 %.9
[N = 15, retrospektive Single-Center-Analyse]
ASV verbessert die Herzleistung und Prognose bei Herzinsuffizienz mit erhaltener Auswurffraktion*
Prospektive randomisierte Herzinsuffizienz-Beobachtungsstudien (die bereits vorliegen und demnächst veröffentlicht werden) legen nahe, dass die ASV-Therapie für HI-Patient:innen mit erhaltener Auswurffraktion sowie für Patient:innen, die unter einer ZSA mit koexistierender obstruktiver Schlafapnoe (OSA) leiden, eventuell vorteilhaft ist10. Es gibt derzeit keine Hinweise, dass die ASV-Therapie für diese Patient:innen ein Risiko darstellen könnte.
Klinische Studien zur ASV-Therapie

SERVE-HF-Studie
Die SERVE-HF-Studie spielt auf ihrem Gebiet inzwischen eine Schlüsselrolle. Sie leistet einen signifikanten Beitrag für die klinische Praxis der ASV.

FACE-Studie
Die FACE-Studie liefert Langzeitdaten hinsichtlich Morbidität und Mortalität von mit ASV behandelten Herzinsuffizienzpatient:innen (HFrEF und HFpEF).

Studie zu ZSA während während CPAP-Therapie
Der Wechsel von Patient:innen mit anhaltender oder neu auftretender ZSA von CPAP auf ASV kann die Compliance verbessern
ASV Videos: Expert:innen sprechen die über ASV-Therapie
Weitere Informationen zu Therapieoptionen

Behandlungsoptionen bei ZSA
Die Behandlung von ZSA-Patient:innen kann eine echte Herausforderung sein. Diese Patient:innen zeigen oft weniger oder andere Symptome als OSA-Patient:innen.

Therapieoptionen bei OSA
Therapieoptionen für obstruktive Schlafapnoe (OSA) sind drei Formen der Therapie mit positivem Atemwegsdruck (PAP), die Behandlung mit einer oral getragenen Schiene und alternative Therapien.

Monitoring einer Behandlung
Die ResMed Schlaftherapie- und Beatmungsgeräte mit (teilweise) integrierter Funktechnologie übertragen die Geräte- und Therapiewerte nur eine Stunde nach dem Ende der Therapiesitzung bzw. einmal am Tag an AirView™.
Quellenangaben/Hinweis:
*Hinweis: ASV-Therapie ist kontraindiziert bei Patient:innen mit chronischer symptomatischer Herzinsuffizienz (New York Heart Association 2 – 4) mit reduzierter linksventrikulärer Ejektionsfraktion (LVEF ≤ 45 %) und mäßiger bis schwerer prädominant zentraler Schlafapnoe.
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1):Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome? Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81.
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: „The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses“. Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61.
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016.
- AirCurve 10 CS PaceWave clinical manual July 2015.
- Morgenthaler et al. The Complex Sleep Apnea Resolution Study, Sleep, Vol. 37, No. 5, 2014.
- Su et al. Adaptive pressure support servoventilation: a novel treatment for residual sleepiness associated with central sleep apnea events, Sleep Breath, 2011;15:695-699.
- Cao et al. A Novel Adaptive Servoventilation (ASVAuto) for the Treatment of Central Sleep Apnea Associated with Chronic Use of Opioids, Journal of Clinical Sleep Medicine, Vol. 10, No. 8, 2014.
- Brill et al. Adaptive servo-ventilation as treatment of persistent central sleep apnea in post-acute ischemic stroke patients, Sleep Medicine 15, 2014;1309-1313.
- Bitter T et al. Eur Respir J 2010; 36: 385–392 06 Yoshihisa et al. European Journal of Heart Failure doi:10.1093/eurjhf/hfs197.